Che Cos'è
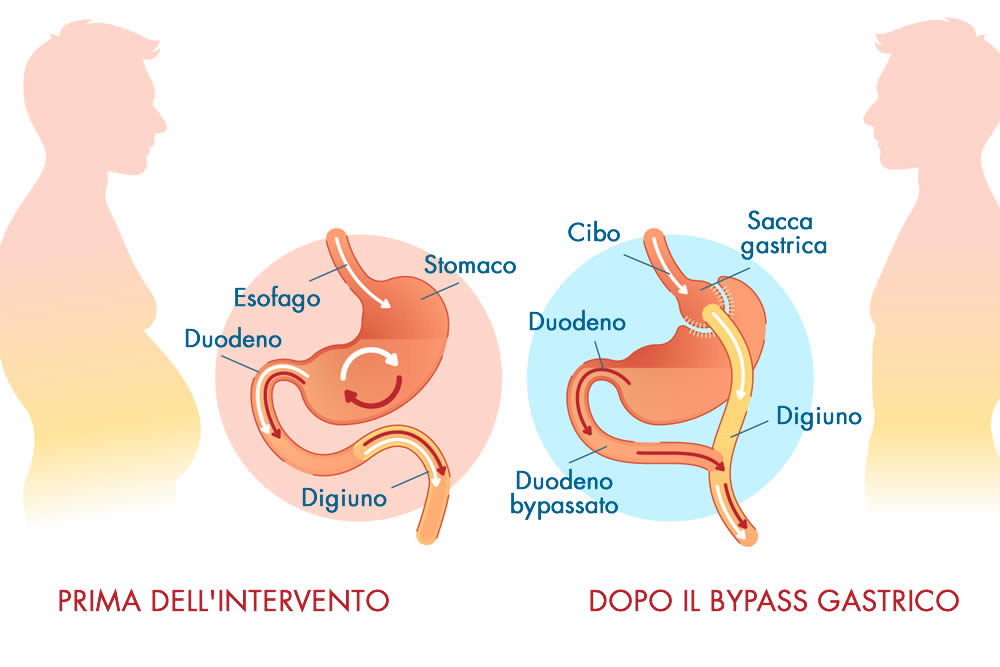
Il bypass gastrico (bypass gastrico Roux-en-Y) è un intervento di chirurgia bariatrica che aiuta i pazienti con obesità grave a perdere peso.
Durante l'intervento, lo stomaco viene sezionato in modo da ricavare una piccola sacca che non comunica con il resto dello stomaco, ma viene collegata direttamente all'intestino tenue, bypassandone il tratto iniziale.
Dopo l'intervento, il cibo ingerito entra in questa piccola sacca gastrica e poi direttamente nell'intestino tenue, bypassando così la maggior parte dello stomaco e la prima sezione dell'intestino tenue.
L'opportunità di sottoporsi a un bypass gastrico dovrebbe essere presa in considerazione quando il paziente:
- non ha raggiunto un'adeguata perdita di peso con lo stile di vita e la gestione medica;
- soffre di una forma di obesità grave o comunque di malattie gravi correlate all'eccesso di peso.
In questi casi, il bypass gastrico favorisce una sostanziale perdita di peso (circa il 60%), la risoluzione dei disturbi e delle malattie associate all'obesità, e un miglioramento della qualità della vita.
Il bypass gastrico Roux-en-Y è stato introdotto nel 1966 da Mason. Per molti anni, ha rappresentato l'intervento di chirurgia bariatrica più eseguito. Tuttavia, recentemente, è stato superato dalla gastrectomia a manica (sleeve gastrectomy), grazie al profilo di rischio inferiore e ai risultati simili 1, 2.
Il bypass gastrico laparoscopico è attualmente il secondo intervento chirurgico per la perdita di peso più popolare negli Stati Uniti d'America 3.
A Cosa Serve
Il bypass gastrico è una procedura restrittiva-malassorbitiva, in quanto:
- riduce meccanicamente la quantità di cibo che il paziente può assumere (ridimensionando fortemente lo stomaco, aumenta la sazietà riducendo la dimensione del pasto assunto);
- bypassando il tratto iniziale di intestino tenue, permette di ridurre l'assorbimento dei nutrienti assunti.
Inoltre, il bypass gastrico comporta ulteriori cambiamenti fisiologici favorevoli alla perdita di peso (ad es. una riduzione dell'ormone della fame, la grelina, e miglioramenti della flora microbica intestinale) 4, 5.
Il paziente deve capire che il bypass gastrico viene eseguito per ragioni di carattere medico e non estetico. Lo scopo dell'intervento, infatti, è quello di trattare e prevenire le complicanze legate all'obesità (come diabete, ipertensione arteriosa, alterazioni respiratorie, cardiache, osteo-articolari, iperlipemia ecc.), e non quello di ottenere un aspetto fisico migliore.
Indicazioni
Quando eseguire il Bypass gastrico
Il Bypass gastrico viene riservato a pazienti che presentano caratteristiche ben precise 3:
- BMI ≥ 40 oppure ≥ 35 con almeno una condizione di comorbilità correlata all'obesità (ipertensione, diabete mellito, disordini muscoloscheletrici fortemente limitanti, grave apnea ostruttiva del sonno ecc.);
- fallimento delle precedenti misure non chirurgiche;
- autorizzazione per la salute mentale;
- nessun abuso di alcol o sostanze;
- nessuna controindicazione medica alla chirurgia.
Aggiornamenti recenti hanno incluso tra le indicazioni della chirurgia bariatrica anche i pazienti con un BMI di 30-35 con diabete di tipo 2 incontrollabile o sindrome metabolica 6.
Ricordiamo che il BMI (o IMC) si ottiene dividendo il peso in kg per il quadrato dell'altezza in metri. Così, ad esempio, un individuo alto 175 cm (1,75 m) e pesante 140 kg ha un BMI pari a 45,7 (come risultato di 140/1,752).
Sleeve Gastrectomy o Bypass gastrico?
Attualmente, l'intervento di chirurgia bariatrica più comune è la sleeve gastrectomia.
Secondo la letteratura recente, le due tecniche offrono risultati comparabili nella perdita di peso in eccesso e nella risoluzione delle comorbidità a 5 anni dall'intervento 7.
La principale eccezione è la malattia da reflusso gastroesofageo, che ha dimostrato di peggiorare in quasi un terzo dei pazienti sottoposti a sleeve gastrectomy. Una percentuale significativa di questi pazienti può richiedere quindi un secondo intervento per la conversione in bypass gastrico.
Pertanto, la presenza nel paziente obeso di una malattia da reflusso gastroesofageo può rappresentare un'indicazione alla scelta del bypass gastrico laparoscopico al posto della sleeve gastrectomy 8.
Risultati attesi
Grazie al bypass gastrico, la maggioranza dei pazienti patologicamente obesi ottiene una serie di benefici, inclusa una significativa perdita di peso a lungo termine, il mantenimento del peso raggiunto, la riduzione della fame / aumento della sazietà e l'aumento del dispendio energetico.
Dati alla mano, i pazienti che si sottopongono a questo intervento beneficiano di una riduzione del peso corporeo in eccesso dal 60% al 70% circa, con un controllo di oltre il 75% delle comorbidità.
In uno studio che esaminava il peso a 12 anni e gli esiti metabolici dopo il bypass gastrico, la variazione media aggiustata rispetto al peso corporeo basale era di -45,0 kg, -36,3 kg e -35,0 kg a 2, 6 e 12 anni 9
Grazie al bypass gastrico, molti pazienti ottengono non solo una consistente riduzione del peso, ma anche una significativa remissione nelle malattie legate all'obesità, tra cui diabete di tipo 2, fegato grasso, malattie cardiovascolari ecc.
La mancata perdita di peso può verificarsi nonostante una procedura chirurgicamente ben eseguita. Il mantenimento della perdita di peso dopo il bypass può essere difficile per alcuni pazienti, di solito a causa dei rinnovati comportamenti di abbuffata 10.
In effetti, gli eccessi alimentari possono favorire l'allungamento anatomico della tasca gastrica. Anche la fistola, cioè la riapertura di parte della sutura gastrica, comporta la capacità di introdurre progressivamente più cibo.
Come si esegue
Preparazione
Perdere peso prima dell'intervento chirurgico aiuta a ridurre la quantità di grasso dentro e intorno al fegato e all'addome.
A tale scopo, oltre all'attività fisica, il medico può prescrivere una dieta preoperatoria molto povera di carboidrati. Secondo prove crescenti, questa dieta aiuta a ridurre le dimensioni del fegato consentendo una migliore esposizione e risultati favorevoli 11.
Prima dell'intervento, i pazienti vengono sottoposti a profilassi con farmaci antibiotici per prevenire le infezioni e con farmaci antitrombotici.
Procedura
Il bypass gastrico veniva tradizionalmente eseguito con l'approccio aperto, tuttavia attualmente si esegue quasi sempre in laparoscopia.
Questa tecnica consente di eseguire l'intervento tramite strumenti e una telecamera che vengono inseriti nella cavità addominale attraverso piccole incisioni (5mm-10mm), evitando così i classici "tagli" della chirurgia tradizionale "a cielo aperto".
Questo si si traduce in una riduzione della durata della degenza ospedaliera, della perdita di sangue intraoperatoria, del dolore postoperatorio, delle complicanze polmonari e delle infezioni della ferita.
Il bypass gastrico Roux-en-Y prevede la costruzione di una piccola tasca gastrica (30-60 ml) conservando la parte superiore dello stomaco e separandola dal resto dell'organo*.
La sacca dello stomaco così creata viene quindi ricollegata all'intestino tenue bypassandone il tratto iniziale (duodeno) per circa 2 - 2,5 metri. Di conseguenza lo stomaco viene collegato direttamente al digiuno (tratto intermedio dell'intestino tenue).
Il tratto di intestino che rimane escluso dal transito degli alimenti, chiamato "tratto bilio-pancreatico", viene a sua volta unito a distanza variabile dallo stomaco con l'intestino tenue.
Per questo motivo, sebbene il bypass gastrico sia considerato una procedura restrittiva, provoca anche un certo grado malassorbimento.
* Poiché la parte bypassata dello stomaco è attaccata più in basso nell'intestino tenue, continuerà a produrre e fornire succhi acidi ed enzimi per la digestione. Poiché l'intervento non determina l’asportazione di alcuna parte dell'intestino né dello stomaco, è da considerarsi reversibile.
Riassumendo, la procedura prevede quattro passaggi principali:
- Una piccola sacca viene creata separando la parte superiore dello stomaco dal resto dell'organo.
- L'intestino tenue viene sezionato e diviso in due parti:
- una prima parte più piccola rimane collegata alla parte inferiore dello stomaco,
- una seconda parte più lunga si continua nell'intestino crasso.
- La piccola sacca gastrica appena creata viene quindi collegata all'estremità superiore della parte più lunga dell'intestino.
- L'estremità della parte più piccola dell'intestino viene invece collegata più in basso alla parte più lunga. In questo modo, i succhi digestivi provenienti dallo stomaco e dalla parte superiore dell'intestino tenue potranno continuare a mescolarsi con il cibo.
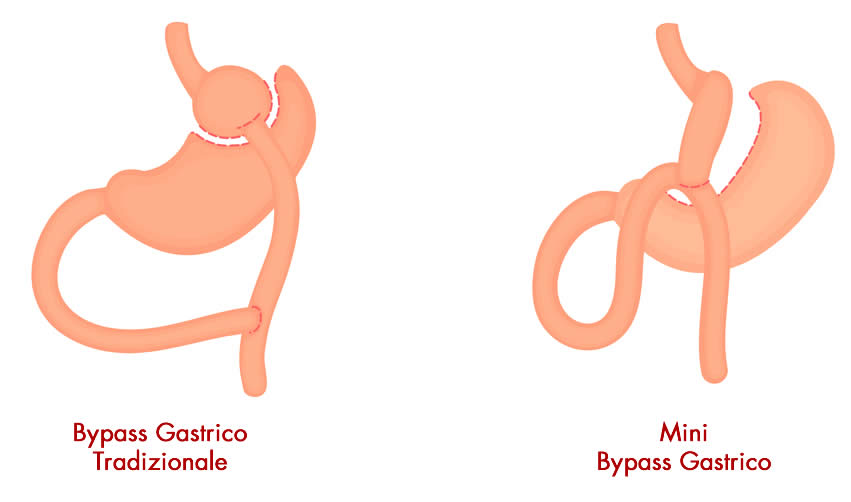
Mini Bypass gastrico
Il Mini Bypass gastrico è una tecnica chirurgica innovativa, molto simile a quella tradizionale ma più semplice, veloce e sicura 12.
Il mini by-pass gastrico presenta due differenze rispetto al Bypass classico:
- La creazione di un serbatoio gastrico lungo e stretto.
- Il confezionamento di una sola anastomosi tra stomaco sezionato e intestino.
Oltre al minore tasso di complicazioni e a un recupero più breve, il paziente può beneficiare anche di una migliore tolleranza alimentare dopo l'intervento. D'altronde, si aggiunge la possibile complicanza della gastrite da reflusso biliare, che può essere corretta con terapia medica, ma può richiedere un nuovo intervento chirurgico in casi eccezionali.
Dopo l'intervento
Dieta
Per la prima settimana dopo la procedura, il paziente dovrà continuare ad alimentarsi con la stessa dieta liquida che ha seguito in clinica nei giorni precedenti l'intervento.
Sono controindicate bevande gassate, zuccherate o caffeinate, mentre per prevenire la disidratazione il medico può prescrivere specifiche bevande elettrolitiche. Questa dieta contribuirà ad evitare complicazioni postoperatorie, tra cui ostruzione intestinale, perdite gastriche, diarrea, stitichezza e disidratazione.
Durante la seconda settimana si continua con la dieta liquida, ma è possibile assumere bevande più complesse, come frullati proteici, pasti sostitutivi, yogurt magri, succhi di frutta senza polpa o creme di cereali.
Dopo alcune settimane, è possibile aggiungere alla dieta cibi morbidi e frullati (ad es. tofu, minestre, fiocchi di latte, purè, vellutate, hummus ecc.).
Dopo circa otto settimane di dieta per il bypass gastrico, è possibile iniziare ad aggiungere un po' alla volta cibi solidi, cominciando con quelli più bi morbidi e facili da digerire (uova alla coque, carne macinata, pesce bianco al forno o al vapore, frutta in scatola, come pesche o pere).
La fase 4 della dieta del bypass gastrico include la reintroduzione di cibi solidi, facilmente digeribili. In genere inizia circa 2 mesi dopo l'intervento.
Poiché lo stomaco è molto più piccolo, il paziente dovrà comunque tagliare il cibo a cubetti o mangiarlo a piccoli bocconi. Grandi pezzi di cibo possono infatti causare un blocco, che può portare a dolore, nausea e vomito.
Poiché può verificarsi una carenza di micronutrienti, l'integrazione permanente di vitamine/minerali è essenziale per prevenire questi deficit 13. Le carenze comuni includono quelle di tiamina, vitamina B12, acido folico, ferro, zinco, calcio e vitamina D.
Controindicazioni
Le controindicazioni assolute alla sleeve gastrectomy comprendono l'incapacità di tollerare l'anestesia generale, la gravidanza, la coagulopatia incontrollabile e le gravi malattie psichiatriche.
Controindicazioni relative possono includere la malattia di Crohn, i disturbi psicosociali, inclusi i disturbi da uso di droghe o alcol, e precedenti interventi chirurgici addominali.
I pazienti con epilessia dovrebbero avere una revisione dei loro farmaci poiché l'assorbimento è influenzato dalla chirurgia di bypass.
Complicazioni
Complicazioni precoci
Il Consorzio LABS ha riportato che la mortalità a 30 giorni dall'intervento è stata dello 0,2% per il bypass gastrico laparoscopico (RYGB) e del 2,1% per il bypass gastrico aperto.
Una grave complicanza si è verificata nel 4,8% di tutti i pazienti sottoposti a bypass gastrico laparoscopico e nel 7,8% di quelli sottoposti a bypass gastrico aperto.
I fattori individuali che hanno predetto complicanze maggiori includono BMI estremo (cioè un peso abnormemente elevato), apnea ostruttiva del sonno, incapacità di camminare per 200 piedi (61 metri) e una storia di trombosi venosa profonda 14.
Tra le possibili complicanze precoci dell'intervento segnaliamo:
- Sanguinamento eccessivo
- Infezione
- Reazioni avverse all'anestesia
- Coaguli di sangue
- Problemi ai polmoni o alla respirazione
- Perdite nel sistema gastrointestinale
Una perdita dall'anastomosi gastrodigiunale (cioè dal punto di unione artificiale tra la sacca gastrica e l'intestino) rappresenta una complicanza potenzialmente fatale. In genere si manifesta entro 24 ore e può verificarsi fino al 3% dei casi 15.
L'emorragia dall'anastomosi e da linee di sutura ha un'alta probabilità di risolversi spontaneamente, ma può richiedere una trasfusione in attesa della risoluzione 16.
La trombosi venosa profonda o l'embolia polmonare è la causa più comune di morte dopo bypass gastrico. Di tutti i decessi che si verificano dopo la chirurgia bariatrica, la malattia tromboembolica rappresenta la metà. La prevenzione è fondamentale, con pompe intermittenti per polpacci intraoperatorie, calze compressive e profilassi farmaceutica postoperatoria per almeno una settimana 17.
Complicazioni ritardate
- Occlusione intestinale (ad esempio per un'ernia; spesso richiede un intervento chirurgico);
- Sindrome da dumping, che causa diarrea, nausea o vomito dopo l'assunzione di alcuni cibi, soprattutto i liquidi ad alta concentrazione di zuccheri;
- Ulcera anastomotica (nel punto di unione dello stomaco con l’intestino);
- Perforazione dello stomaco;
- Calcoli biliari;
- Ernia incisionale;
- Carenze nutrizionali ;
- Basso livello di zucchero nel sangue (ipoglicemia);
- Malnutrizione;
- Vomito.